Cirugía Bariátrica y Metabólica
La cirugía bariátrica es el tratamiento más eficaz para la obesidad severa y las enfermedades asociadas. No es una cirugía estética: es una herramienta médica para recuperar salud, prevenir complicaciones graves y mejorar calidad de vida.
La cirugía bariátrica (del griego “baros”: peso; “iatrics”: tratamiento) es una herramienta para tratar la obesidad severa o mórbida. Son procedimientos quirúrgicos para manejar el exceso de alimentación, que pueden tener complicaciones y también presentar mortalidad.
Forma parte de una estrategia terapéutica más amplia: cambios alimentarios (calidad, cantidad y conducta) y mayor actividad física. Se logra pérdida de peso al restringir el tamaño del estómago y/o la absorción.
Acerca al paciente a un peso más saludable y puede mejorar o incluso remitir enfermedades asociadas a la obesidad. Persigue dos objetivos: perder peso y mejorar las enfermedades relacionadas.
No es una cirugía estética o cosmética. El objetivo central es evitar las complicaciones de la obesidad. Los cambios estéticos pueden ocurrir, pero son secundarios.
Un buen resultado quirúrgico no garantiza éxito a largo plazo: la cirugía es solo uno de los pilares. El pronóstico depende de cómo el paciente aprende a utilizar correctamente la intervención. Debe haber un cambio profundo y permanente, mejorando la alimentación y aumentando la actividad física para reducir masa grasa y preservar o aumentar masa muscular.
Cirugía Metabólica
La cirugía metabólica es un conjunto de procedimientos gastrointestinales orientados a tratar trastornos metabólicos. Hoy existe evidencia creciente de que puede lograr remisión de la diabetes tipo 2 incluso en pacientes con sobrepeso o con IMC menores a 35. Una revisión reciente reporta resolución en el 64,7% de los pacientes operados.
La Federación Internacional de Diabetes (IDF) indica que la cirugía debe considerarse como alternativa de tratamiento en personas con IMC entre 30 y 35, y las guías de la Asociación Americana de Endocrinólogos Clínicos recomiendan el tratamiento quirúrgico en diabéticos con IMC >35 (grado A) y con IMC >30 (grado B).
En pacientes con IMC <30 la cirugía metabólica aún se considera dentro de protocolos experimentales, con el objetivo de identificar mejor qué pacientes se benefician más.
Historia de la Cirugía Bariátrica y Metabólica
Ventajas de la Cirugía Video Laparoscópica
Técnicas Quirúrgicas
Existen no menos de 15 o 20 técnicas quirúrgicas diferentes para controlar el sobrepeso, se las dividen en tres grandes grupos según su mecanismo de acción para hacer perder peso.
Procedimientos Restrictivos
Disminuyen la ingesta de alimentos
Procedimientos malabsortivos
Disminuyen de manera muy significativa la absorción de los alimentos.
Procedimientos Mixtos
Disminuyen la ingesta de alimentos y se crea un pequeño síndrome de malabsorción. Completa el mecanismo de acción un tercer mecanismo que llamamos hormonal, pues se altera la secreción de algunas hormonas que intervienen en la sensación de apetito y saciedad y en el metabolismo de los azúcares e hidratos de carbono.
Cirugías Restrictivas
- Manga gástrica
- Banda gástrica ajustable (en desuso en Argentina y en muchas partes del mundo)
- Gastroplastia vertical con banda (en desuso)
- Plicatura gástrica (a la fecha, este procedimiento no está avalado por SACO
Cirugías malabsortivas
- Derivación biliopancreática
- Switch (cruce) duodenal
Disminuyen de manera muy significativa la absorción de los alimentos.
Cirugías Mixtas
- Bypass gástrico en Y de Roux.
- Bypass gástrico de una anastomosis (BAGUA) o Mini Gastric Bypass (MGB)
Principales Procedimientos
La mayoría de los procedimientos bariátricos hoy se realizan utilizando técnicas mínimamente invasivas (cirugía laparoscópica ) .
A continuación se muestra una descripción de las cirugías que se realizan con mayor frecuencia en el mundo, junto con las ventajas y desventajas de cada procedimiento.
Banda Gástrica Ajustable
La Banda Gástrica Ajustable (BGA) es un procedimiento restrictivo. Es una prótesis de silicona que se coloca en forma laparoscópica rodeando la parte superior del estómago, muy próxima a la unión gastro-esofágica. Se crea de esta forma un pequeño pouch o reservorio gástrico por encima (proximal) a la banda.
La banda gástrica es ajustable. Tiene un balón inflable en la parte interna de la prótesis (en contacto con el estómago) que está conectado por un catéter a un puerto o port de titanio. Este puerto se coloca en el tejido celular subcutáneo abdominal por delante de la aponeurosis de los músculos de la pared abdominal. Esto permite que a medida que el paciente baja de peso y va perdiendo restricción a la ingesta de alimentos se ajuste la banda inyectando solución salina en el puerto e inflando el balón. Se disminuye así el calibre interno de la banda disminuyendo el pasaje de los alimentos a través de la misma. Son retenidos más tiempo en el pouch gástrico proximal a la banda causando sensación de plenitud precoz.
El impacto clínico de la banda parece ser relacionado a la reducción de las porciones y con ello la disminución de la cantidad de calorías que se consumen .
1 . Reduce la cantidad de comida que el estómago puede contener
2 Induce la pérdida de peso de más de aproximadamente el 40 – 50 por ciento de todo el exceso de peso corporal.
3 . Logra mejoría significativas en comorbilidades en relación al descenso del peso.
4 . Requiere una internación hospitalaria más corta , por lo general de 24 horas.
5 . Ajustable
6 . No requiere ningúna sección del estómago o el desvío de los intestinos
7 . Tiene el menor riesgo de deficiencias de vitaminas / minerales
8 . Tiene la menor tasa de complicaciones postoperatorias precoces y la mortalidad mas baja entre los procedimientos bariátricos aprobados.
1 . Menor pérdida de peso que otros procedimientos quirúrgicos bariátricos.
2 . Mayor porcentaje de pacientes que no pierden por lo menos 50 por ciento del exceso de peso corporal en comparación con las otras cirugías que se realizan normalmente
3 . Requiere un dispositivo como cuerpo extraño en el cuerpo.
4 . Puede resultar en un posible deslizamiento de la banda o erosión de la banda en el estómago en un porcentaje significativo de pacientes
5 . Puede tener problemas mecánicos con la banda, tubo o puerto en un pequeño porcentaje de pacientes
6 . Puede dar lugar a la dilatación del esófago si el paciente come en exceso o presenta reflujo crónico.
7 . Requiere estricta adherencia a la dieta postoperatoria y para las visitas de seguimiento postoperatorio
8 . Tasa más alta de una nueva intervención o conversión a otras opciones bariatricas.
9 . Los ajustes de la banda son procedimientos engorrosos.
Gastrectomía Vertical en Manga o Manga Gástrica o Sleeve Gastrectomy
Es en la actualidad el procedimiento que más ha crecido en popularidad. El último registro de ASMBS/ACS y el registro BOLD arrojaron cifras crecientes en los últimos años sobre todo en comparación con el porcentaje más elevado de bypass Gastrico pero también mas estable.
Es una cirugía principalmente restrictiva aunque está en permanente revisión su papel en la modificación de hormonas que afectarían el apetito e impactarían sobre el metabolismo de la glucosa.
Se crea un tubo gástrico a partir de la sección vertical y posterior extirpación de aproximadamente el 80% del estómago y con esto se remueven un gran nuemero de celululas G productoras de una hormona que da apetito que se llama grelina, de esta forma tendría menos apetito el paciente posterior a la cirugia.
A partir de 4 o 5 cm proximal al píloro se comienza una sección gástrica calibrada sobre un tubo de 32 a 36 Fr confeccionando la manga o tubo gastrico.
El remanente gástrico que incluye el techo,el cuerpo y parte del antro gástrico es extirpado. Es posible reforzar las líneas de suturas.
- Es un procedimiento bariátrico con curva de aprendizaje mas corta.
- No requiere realizar anastomosis gastrontestinales ni enteroentéricas.
- Alternativa para pacientes con enfermedad intestinal crónica o falta de disponibilidad intestinal ( bridas, adherencias, eventraciones,etc)
- Pérdida de un exceso de peso aproximado en 65% a largo plazo y resolución efectiva de comorbilidades pero mas dependientes del descenso ponderal.
- No presenta riesgos de malabsorción intestinal.
- Conserva el píloro evitando fenómenos de Dumping por vaciado rápido.
- Tiene una hospitalización corta.
- Puede convertirse a otro procedimiento mixto como bypass o DBP/SD si no se logra un descenso de peso significativo.
- Por tratarse de un procedimiento esencialmente restrictivo requiere controles estrictos y muy frecuentes de los pacientes.
- Puede presentar una tasa global menor de complicaciones pero pueden ser mas graves y de dificil manejo. Sobre todo la fístula crónica y el reflujo gastroesofágico.
- Es irreversible.
Bypass Gástrico en Y de Roux
En la actualidad el Bypass Gástrico en Y de Roux es el procedimiento Gold Standard en la cirugía bariátrica y metabólica. Es la técnica quirúrgica mas practicada en todo el mundo.
En este procedimiento se realiza una transección gástrica con suturas mecánicas creando un pequeño pouch o reservorio gástrico (entre 20 a 40 cc).
El resto del estómago no se extrae, pero queda completamente separado de la bolsa gástrica. Al Pouch se anastomosa el yeyuno que previamente se ha seccionado a 60 cms del Angulo de Treitz. Esto forma el asa alimentaria de la Y de Roux con una longitud media de 120 cms. El asa biliar está formada por el duodeno y los primeros 60 cms. del yeyuno que se anastomosa al pie del asa alimentaria permitiendo la llegada de los jugos gastricos, sales biliares y enzimas pancreáticas al encuentro con los alimentos para lograr la absorción de los alimentos.
La longitud de cualquiera de las asas (biliar o alimentaria) se puede alargar con el objeto de aumentar la malabsorción y mejorar la pérdida de peso.
El bypass gástrico funciona mediante varios mecanismos. En primer lugar , la restricción se manifiesta a través de la confección de un pequeño estómago o pouch gástrico que reduce significativamente el volumen de las comidas y que se traduce en menos calorías consumidas.
En segundo lugar, el componente malabsortivo está representado por el desvío de los alimentos hacia el intestino medio evitando la absorción en el segmento duodenoyeyunal proximal. Dicho cambio del flujo de alimentos produce alteraciones en las hormonas intestinales que promueven la saciedad, suprimen el apetito e invierten uno de los principales mecanismos por los que la obesidad induce la diabetes tipo 2.
1 . Produce pérdida de peso significativa a largo plazo ( del 60 al 80 por ciento de pérdida del exceso de peso )
2 . Restringe la cantidad de comida que se puede consumir
3 . Puede conducir a condiciones que aumentan el gasto de energía
4 . Produce cambios favorables en las hormonas intestinales que reducen el apetito y mejoran la saciedad en forma sostenida.
5 . Mantenimiento de > 50 % de pérdida de exceso de peso a largo plazo.
6. Se logran porcentajes elevados de mejorías en comorbilidades como Hipertensión Arterial, Diabetes 2, Reflujo Gastroesofágico, Dislipidemia, Esteatosis Hepatica y Apnea del Sueño entre otras.
7. Produce alteraciones metabólicas independientes del descenso de peso, que logran cambios significativos en la Diabetes 2 que van desde la mejoría hasta la remisión de la enfermedad.
1 . Es técnicamente una operación más compleja que la BGA o MG con una curva de aprendizaje mas prolongada.
2 . Generalmente tiene una hospitalización corta pero más prolongada que la BGA.
3 . Podría conducir en porcentajes muy bajos a deficiencias de vitaminas / minerales a largo plazo en particular déficit en vitamina B12 , hierro, calcio y ácido fólico
4 . Podría resultar en mayor tasa de complicaciones. La fístula gastroyeyunal, la hemorragia y la estenosis son las mas relevantes.
5. Requiere adherencia a las recomendaciones dietéticas, actividad física, la administración de suplementos de vitaminas / minerales , y el seguimiento del cumplimiento.
6. El acceso endoscópico al remanente gástrico y al asa biliar es engorroso y requiere de equipamiento sofisticado.
Derivación Biliopancreática con cruce duodenal ( BPD / DS )
La derivación biliopancreática con cruce duodenal – abreviado como BPD / DS – es un procedimiento mixto, en la actualidad su práctica corresponde a un porcentaje pequeño entre todas las técnicas bariátricas. Presenta dos componentes, uno restrictivo y otro malabsortivo. Se crea un pouch o reservorio gástrico tubular vertical estrecho creado por la eliminación del 80% del estómago , muy similar a la Gastrectomía en Manga . Se conserva el píloro y luego los alimentos son derivados al yeyuno distal/ Íleon, evitando el pasaje por el segmento duodenoyeyunal proximal y medial.
Indicaciones absolutas de cirugía bariátrica
En primer lugar se confecciona un tubo gástrico vertical igual que en la Gastrectomía en Manga. El duodeno , o la primera porción del intestino delgado , se divide justo después de la salida del estómago por debajo del esfínter Pilórico . Un segmento de 250 cms de la parte distal del intestino delgado (Yeyuno Ileon) se lleva entonces hacia arriba y se anastomosa (conecta) a la salida del pequeño segmento duodenal , de manera que cuando el paciente se alimenta , la comida pasa a través de una bolsa del estómago tubular recién creado y se vacía directamente en el último segmento del intestino delgado . Alrededor de tres cuartas partes del intestino delgado se pasan por alto en el tránsito de los alimentos. El intestino delgado excluído del pasaje de alimentos , que lleva la bilis y enzimas pancreáticas que son necesarias para la degradación y la absorción de proteínas y grasas , se vuelve a conectar a la última porción del intestino delgado de manera que distalmente en un tramo de 100 cms puedan mezclarse con la corriente de alimentación .
Similar a las otras cirugías descritas anteriormente , la DBP / DS ayuda a reducir la cantidad de comida que se consume ; A diferencia de los otros procedimientos , hay una cantidad significativa de intestino delgado que es anulada por la corriente de alimentación . Además , la comida no se mezcla con la bilis y las enzimas pancreáticas hasta muy lejos en el intestino delgado. Esto se traduce en una disminución significativa en la absorción de calorías y nutrientes (en particular proteínas y grasas ) , así como nutrientes y vitaminas que dependen de la grasas para la absorción ( vitaminas y nutrientes liposolubles ) . Por último , la BPD / DS , similar al bypass gástrico y la gastrectomía en manga, afecta a las hormonas intestinales modificando el hambre y la saciedad , así como el control glucémico. El BPD / DS se considera la cirugía más eficaz para el tratamiento de la diabetes entre los que se describen aquí .
1 . resultados en una mayor pérdida de peso que BGYR , LSG , o AGB, es decir, 70 a 80 % por ciento de pérdida de exceso de peso o mayor, a los 5 años de seguimiento
2 . Provoca cambios favorables en las hormonas intestinales para reducir el apetito y mejorar la saciedad
3 . Reduce la absorción de grasa en un 70 por ciento o más
4 . Es el más eficaz contra la diabetes en comparación con BGYR , GM , y BGA.
1 . Tiene una mayor tasa de complicaciones y el riesgo de mortalidad que la BGA, GM y BGYR
2 . Requiere una hospitalización más prolongada que la BGA o MG.
3 . Tiene un mayor potencial de causar deficiencias de proteínas y las deficiencias a largo plazo en una serie de vitaminas y minerales , es decir, hierro , calcio, zinc , vitaminas liposolubles como la vitamina D.
4 . El seguimiento estrecho y el cumplimiento estricto de las pautas de administración de suplementos dietéticos y vitaminas son fundamentales para evitar las complicaciones graves de las proteínas y ciertas deficiencias de vitaminas además de trastornos hidroelectrolíticos.
Gastroplastia tubular plicada o Plicatura gástrica
Esta cirugía consiste en la reducción de la capacidad del volumen del estómago mediante el pliegue hacia dentro (invaginación) de la propia pared del estómago. El volumen inicial queda ocupado por las paredes del estómago invaginadas con lo que se consigue que entre menos cantidad de alimento. Se trata de una cirugía restrictiva.
Actualmente no esta avalada por IFSO ni por SACO.
Candidatos
Las indicaciones vigentes de cirugía bariátrica fueron emitidas por los National Health Institutes (NIH) de los Estados Unidos, en 1991, y aceptadas universalmente por las sociedades científicas. Sin embargo, hasta el momento dichas indicaciones atraviesan por un proceso de actualización en todas las sociedades mundiales, lo que pretende ampliar el espectro de los pacientes que podrían beneficiarse de este tipo de procedimientos, con el ánimo de disminuir el impacto que las enfermedades asociadas con la obesidad causa en la población afectada.
Esto da lugar a un nuevo grupo de pacientes con un IMC menor que se beneficiarían de una cirugía bariátrica, los cuales se agrupan dentro de lo que denominamos indicación relativa de cirugía bariátrica.
Indicaciones absolutas
de Cirugía Bariátrica
Indicaciones relativas
de Cirugía Bariátrica
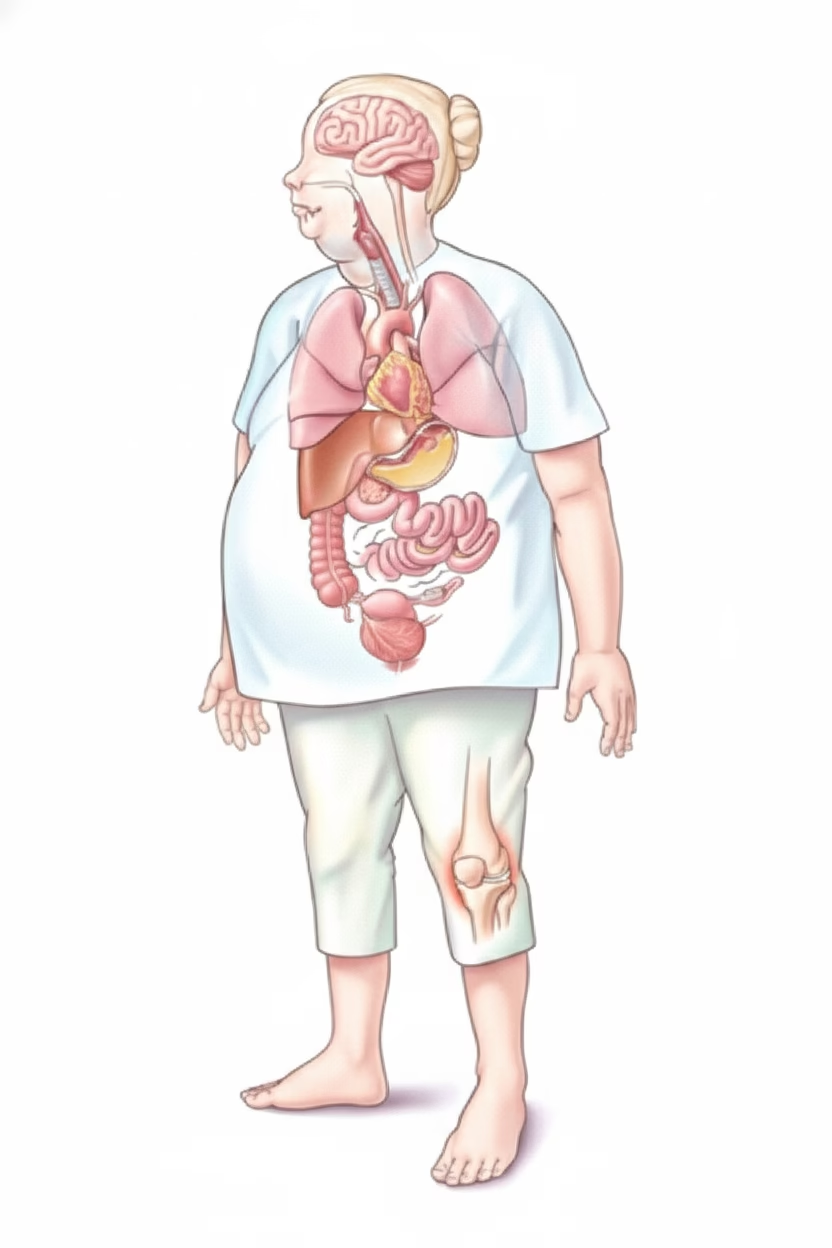
Migrañas
Resueltas en un 57%
Pseudotumor cerebri
Resueltos en un 96%
Dislipidemia, hipercolesterolemia
Resueltas en un 63%
Enfermedad por hígado graso no alcohólico
90% mejora de la esteatosis / 37% resolución de la inflamación / 20% resolución de la fibrosis
Síndrome metabólico
Resuelto en un 80%
Diabetes mellitus tipo II
Resuelta en un 83%
Síndrome de ovario poliquístico
79% resolución del hirsutismo 100% resolución de la disfunción menstrual
Enfermedad por estasis venosa
Resuelta en un 95%
Gota
Resueltas en un 72%
Depresión
Resuelta en un 55%
Apnea obstructiva del sueño
Resuelta en 74–98%
Asma
82% mejorada o resuelta
Enfermedad cardiovascular
Reducción del riesgo en un 82%
Hipertensión
Resueltas en un 52-92%
ERGE (Reflujo gastroesofágico)
Resuelto en un 72-98%
Incontinencia urinaria de esfuerzo
Resueltas en un 57%
Enfermedad degenerativa de las articulaciones
Resueltas en un 41-76%
Reducción de comorbilidades después de la cirugía bariátrica
Beneficios
La cirugía está diseñada para favorecerla pérdida de peso, pero la calidad de los resultados obtenidos depende enteramente del paciente. Si un paciente sigue las recomendaciones del equipo bariátrico de manera adecuada, podrá perder una mayor cantidad de peso y con un menor riesgo de presentar cualquiera de las complicaciones relacionadas con la cirugía bariátrica.
La cantidad de peso que puede perderse con la cirugía bariátrica varía según cada paciente y el tipo de procedimiento. Para evaluar los resultados, se considera el peso total perdido y el porcentaje del exceso de peso eliminado. En general, se considera exitoso un tratamiento cuando logra una pérdida de al menos el 50% del peso excedente.
Aunque los resultados varían en cada paciente, cada procedimiento ofrece distintos resultados:
Banda Gástrica Ajustable
Si se logra una restricción óptima y se modifica la alimentación y el estilo de vida, los pacientes con banda gástrica ajustable presentan en promedio la pérdida del 35 al 40% del peso excedente al primer año de tratamiento, la cual aumenta hasta el 55% a los dos y tres años. La mayoría de los pacientes logran mantener el peso perdido, aunque requiere de que la banda se mantenga en su sitio con una adecuada restricción.
Otro beneficio de la banda gástrica es su impacto en las enfermedades relacionadas con la obesidad. En pacientes obesos con comorbilidades la banda gástrica puede mejorar la diabetes hasta en el 66% de los casos, la hipertensión arterial en el 55%, la dislipidemia en el 75%, y los trastornos pulmonares en el 85%.
La banda gástrica ajustable es un procedimiento bariátrico que logra resultados satisfactorios y es relativamente menos invasivo que el resto de los procedimientos quirúrgicos. Sin embargo, para lograr buenos resultados es fundamental llevar un buen apego al tratamiento y realizar ajustes periódicos, supervisados por un especialista con experiencia en el manejo de estos pacientes. Ademas poseen muchas complicaciones.
Gastrectomía Vertical en Manga
La gastrectomía vertical en manga es un procedimiento definitivo relativamente nuevo, por lo que los resultados a muy largo plazo aún se desconocen. Sin embargo, los resultados disponibles en la actualidad demuestran que este procedimiento puede producir una pérdida del 60% del peso excedente a los 12 meses de tratamiento, la cual aumenta hasta el 75% a los dos años de la cirugía. La gastrectomía vertical en manga también reduce de manera significante la presencia de enfermedades asociadas a la obesidad. Si se realiza este procedimiento en un grupo de diabéticos con obesidad mórbida, este procedimiento puede resolver hasta el 70% de los casos con diabetes tipo 2, y mejora la misma en un 30% de los casos, beneficiando al 95% de los pacientes con esta enfermedad. Estos beneficios no son exclusivos de los pacientes diabéticos, ya que cerca del 85 al 90% de todas las enfermedades asociadas a la obesidad mejoran con este procedimiento, sobretodo los casos de hipertensión arterial, dislipidemias, edema en miembros inferiores, y los trastornos pulmonares.
Otro resultado significativo de este procedimiento es la modificación de la respuesta hormonal. La mayor parte de las células que producen la hormona ghrelina se encuentra en la parte del estómago que se extirpa al realizar esta cirugía. Al disminuir la cantidad de ghrelina, también disminuye el apetito. Por este mecanismo hormonal, los pacientes sometidos a una gastrectomía vertical en manga tienen menos apetito que los pacientes con banda gástrica ajustable, favoreciendo una mayor pérdida de peso.
La gastrectomía en manga es un procedimiento definitivo que produce una excelente restricción, logrando una muy buena pérdida de peso y con un muy bajo riesgo de complicaciones. Estas características han aumentado la popularidad del procedimiento, realizándose cada vez con mayor frecuencia. Aunque aún se desconocen los resultados definitivos a largo plazo, los resultados preliminares son alentadores
Bypass Gástrico en Y de Roux
El bypass gástrico tiene la ventaja de combinar los efectos de restricción y de malabsorción, por lo que produce una mayor pérdida de peso que los demás procedimientos. El bypass puede producir la pérdida del 60 al 70% del peso excedente a los 12 meses de tratamiento, aumentando hasta el 85 al 90% a los 2 años de la cirugía, logrando mantener la mayor parte de ese peso perdido incluso a los 5 años del procedimiento.
Estos resultados también se extienden a la reducción de las comorbilidades de la obesidad. El 98% de los pacientes con síndrome metabólico mejoran después de este procedimiento, así como el 80 al 95% de los pacientes con diabetes sin importar el tipo de diabetes que padezcan. La pérdida de peso se traduce en la mejoría de la hipertensión, apnea del sueño, dislipidemias, incontinencia y reflujo gastroesofágico en el 80 al 90% de los pacientes.
Por todas estas razones, pero sobertodo por la velocidad con que se pierde el peso y se corrigen las comorbilidades, el bypass gástrico es el procedimiento que produce los mejores resultados si se compara con el resto de los procedimientos.
Complicaciones
La cirugía bariátrica conlleva riesgos y posibles complicaciones, como infecciones, hemorragias y fístulas en las suturas, con una incidencia del 3 al 6% según el tipo de procedimiento.
Entre los efectos secundarios más comunes se incluyen náuseas, vómitos, dolor abdominal y alteraciones intestinales. A mediano y largo plazo pueden presentarse déficits de vitaminas y minerales (como hierro o calcio), riesgo de recuperar peso y, en casos de gran pérdida ponderal, secuelas estéticas.
Banda Gástrica
- Deslizamiento: se refiere al deslizamiento de la pared gástrica por debajo de la banda. Esto lleva a que el reservorio inicial aumente de tamaño. Se puede presentar en cualquier momento después de la colocación, incluso luego de algunos años. Debe sospecharse si el paciente presenta vómitos, dolor epi- gástrico, empeoramiento de la clínica del reflujo gastroesofágico y, en ciertos casos, intolerancia a la comida. Su tratamiento va des- de desajustar la banda hasta algo definitivo como retirarla mediante cirugía.
- Filtración: puede presentarse en el reservorio de la banda o en el puerto. Se manifiesta porque el paciente refiere pérdida en su restricción. Su tratamiento va desde reemplazar el puerto, si el daño es local, hasta cambiar o retirar la banda.
- Erosión: es una de las complicaciones más temidas en el paciente con banda gástrica; su incidencia está descrita entre el 1% al 4%. Los síntomas son variables y algunos, asintomáticos. Los vómitos, la hematemesis y el dolor epigástrico son manifestaciones frecuentes. Se requiere la realización de una endoscopia para su comprobación. Su manejo pude ser por vía endoscópica si la banda está dentro del estómago en más de un 30%. Si no, se requiere cirugía para su retiro definitivo.
Manga Gástrica
- Estenosis: aunque se puede presentar en forma temprana en el posoperatorio también es una complicación temida meses después del procedimiento. Hay una disminución en alguna zona del tubo gástrico que lleva a dificultades graves en la alimentación del paciente. Algunas series refieren su presentación hasta en un 4% de los pacientes operados. El tratamiento inicial es médico, con dilatación endoscópica con balón y dependiendo de la respuesta y la longitud de la estrechez puede requerirse manejo quirúrgico.
- Fístulas gástricas: en general descrita como complicación temprana o varias semanas e incluso meses después de una cirugía. Dependiendo del compromiso del paciente, puede llegar a ser de dificil manejo. Se trata con punción dirigida y drenaje, colocación de prótesis por vía endoscópica e incluso manejo quirúrgico de acuerdo con la evolución.
- Dilatación del tubo gástrico: en aumento también debido a la popularización de esta técnica. Sus causas están asociadas probablemente con una técnica de resección inicial insuficiente que produce un incremento gradual del tamaño del tubo acompañado de una reganancia de peso. Su tratamiento debe incluir inicialmente la reevaluación del paciente en cuanto a sus hábitos y capacidad de afrontar un nuevo proceso antes de pensar en la opción de una cirugía de “re-sleeve” (remanga) o en una conversión probablemente a un bypass gástrico.
- Reflujo gastroesofágico (RGE): los grupos con mayor experiencia creen que es mejor no realizar una cirugía de manga gástrica en pacientes con RGE sintomático. Aunque la discusión continúa, hoy se acepta que puede realizarse siempre que se libere y reseque bien el fondo gástrico y se corrijan los pilares del diafragma. De presentarse, se indica siempre el manejo médico con inhibidores de la bomba de protones, procinéticos y manejo dietético estricto. En casos de deterioro de la calidad de vida, se plantea una cirugía de conversión probablemente a un bypass gástrico.
- Deficiencias nutricionales: el hecho de resecar casi el 80% del estómago en una cirugía de manga gástrica implica un riesgo de tener deficiencias vitamínicas como falta de vitamina B12 por el defecto del factor intrínseco. Además, podría presentarse deficiencia de vitamina D que implican la monitorización clínica permanente y suplementación vitamínica para prevenirlas.
Bypass Gástrico
- Estenosis de la anastomosis gastroyeyunal: su presentación varía en los diferentes grupos con porcentajes que van desde el 1% al 25%, ocurre entre los 30 a 45 días después de la cirugía. Se asocia más con el uso de suturas circulares y posteriores a filtraciones. El diagnóstico clínico se comprueba con endoscopia, en la que se encuentran defectos de menos de 10 mm que impiden el paso del endoscopio. Su manejo inicial es endoscópico y mediante dilataciones progresivas en manos expertas que disminuyan el riesgo de perforación.
- Obstrucción intestinal: el cuadro clínico de un paciente con episodios de dolor y vómitos debe hacer pensar en esta complicación, que en algunas ocasiones es de difícil diagnóstico. Se recomienda el cierre de los defectos del meso como medida de prevención. Una vez pensado, el abordaje quirúrgico debe realizarse para evitar una catástrofe tardía.
- Úlceras de boca anastomótica: también pueden presentarse en forma tardía, y como en toda enfermedad ácido-péptica deben corregirse los factores causantes, por ejemplo, uso de AINE, tabaquismo y consumo de alcohol. Su manejo es médico al máximo posible, teniendo en cuenta que la cirugía revisional solo aplicaría en situaciones de recidiva.
- Fístulas o filtacions de la unión gastroyeyunal: es la complicación mas temida pero no tan frecuente. Se presenta dentro de los primeros días post operatorio, con dolor abdominal, fiebre, intolerancia a los líquidos, cambio de color en el drenaje o mal olor. El tratamiento puede ser conservador (no cirugía) cuando se deja drenaje o quirurgico, en ambos casos se puede llegar a dejar una sonda de alimentación hasta que el organismo termine de cicatrizar la herida.
- Colelitiasis: se observa un importante aumento en el porcentaje de pacientes que desarrollan litiasis biliar post bypass gástrico. Su manejo varía en tendencias: de grupos en los que se realiza colecistectomía profiláctica a todos los pacientes concomitantes con el bypass (aun sin cálculos); de grupos en los que se realiza la extracción de la vesícula a aquellos que presentan cálculos sin síntomas y grupos en los que solo se realiza la extracción en el mismo mo- mento si el paciente es sintomático. Los resultados no demuestran evidencia que alguna tendencia sea mejor. El protocolo que establezca cada grupo basa- do en su experiencia debe ser la pauta a seguir.
- Deficiencias vitamínicas: todos los pacientes sometidos a bypass gástrico re- quieren suplemento vitamínico en el posoperatorio. Deben monitorizarse los niveles de hierro sérico, vitamina B12 y calcio para evaluar si la ingesta del suplemento está manteniendo los requerimientos necesarios. Es muy importante la prevención de estas complicaciones con la educación preoperatoria que el grupo multidisciplinario realice y con un control posoperatorio permanente y periódico que reafirme en el paciente la necesidad del suplemento establecido.
Cirugía Malabsortiva
- Úlceras de boca anastomótica/estenosis: con relativa frecuencia se encuentra esta complicación, especialmente en derivación biliopancreática. Siempre debe recordarse que puede prevenirse administrando tratamiento previo a la cirugía con inhibidores de la bomba de protones, el cual debe mantenerse varios meses después.
- Colelitiasis: al igual que lo descrito para el bypass, estas cirugías aumentan la incidencia de litiasis vesicular, por lo que debe seguirse el protocolo de cada grupo de acuerdo con lo expuesto anteriormente.
- Alteraciones nutricionales: estas intervenciones obligan a tomar medidas preventivas que incluyen, por ejemplo, la medición de los niveles de vitaminas en el preoperatorio. Se debe prestar mucha atención en los controles posoperatorios a las vitaminas liposolubles, que deben suplementarse desde el posoperatorio. La vitamina A y la D deben monitorizarse con especial cuidado.
- La deficiencia de calcio es menos probable si el suplemento es adecuado. Se hace mención especial a la deficiencia de vitamina B1, que en casos extremos podría llevar al descrito síndrome de Wernicke-Korsakoff; si hay sospecha clínica, los multivitamínicos ricos en tiamina están indicados.
- También puede presentarse deficiencia de ácido fólico; se hace especial énfasis en las pacientes en edad reproductiva sometidas a procedimientos con componente malabsortivo porque deben consumir ácido fólico de rutina.
- Alteraciones posquirúrgicas malabsortivas: en este párrafo queremos llamar la atención sobre las consecuencias de estas intervenciones y los cambios que producen: diarrea, desmineralización ósea, algún grado de malnutrición proteica y predisposición a anemia, situaciones que son comunes en estos pacientes durante el posoperatorio.